
ЁЁЁЁЕквЛВПЗж ВњКѓвжгєеЯАЕФИХЪі
ЁЁЁЁ
ЁЁвЛЁЂВњКѓвжгєеЯАЕФИХФюМАСїааВЁбЇ
ЁЁ1.ИХФюЃКВњКѓвжгєеЯА (postpartumdepression/puerperal depressionЃЌPPDЃЛЛђpostnatal depressionЃЌPND)ЕФИХФюзюдчгЩRoland, M. (1950)ЬсГіЁЃЫцзХАыИіЖрЪРМЭвдРДЖдPPDШЯЪЖЕФВЛЖЯМгЩюЃЌФПЧАШЯЮЊPPDВЂВЛЪЧвЛИіЖРСЂЕФМВВЁЃЌЖјЪЧЬиЗЂгкХЎадВњКѓетвЛЬиЪтЪБЖЮЕФвжгєжЂЃЈmajordepressive disorder, MDDЃЉЃЌгаЪБвВАќРЈбгајЕНВњКѓЛђдкВњКѓИДЗЂЕФMDDЁЃ
ЁЁЖдгкPPDЦ№ВЁЪБМфЕФНчЖЈЃЌДгВњКѓ1ЬьжСВњКѓ12ИідТЖМгаЬсМАЃЌЩѕжСШЯЮЊПЩвдЗЂЩњдкВњЧАЁЃУРЙњОЋЩёеЯАЗжРргыЕкЫФАцеяЖЯБъзМ(DSMЂє)НЋPPDЕФЦ№ВЁЪБМфЖЈЮЊВњКѓ4жмФкЃЛЕЋдк2013Фъ5дТаТАфВМЕФDSM5жавбШЁЯћPPDЕФИХФюЃЌШЁЖјДњжЎЕФЪЧЮЇЩњЦквжгєЃЈperipartum depressionЃЉЃЌЬижИДгШбЩяПЊЪМжСВњКѓ4жмФкЗЂЩњЕФMDDЁЃ
ЁЁ2.СїааВЁбЇЃКгЩгкеяЖЯБъзМЁЂЩшМЦЗНЗЈЁЂбаОПЪБМфЁЂГщбљЗНЗЈЁЂбљБОРДдДМАЩчЛсШЫПкбЇзЪСЯЕШВЛЭЌЃЌPPDЛМВЁТЪЕФБЈЕРДцдкКмДѓВювьЁЃ
ЁЁЁЁ
ЁЁСїааВЁбЇзЪСЯЯдЪОЃЌЮїЗНЗЂДяЙњМвPPDЕФЛМВЁТЪЮЊ7%ЁЋ40%ЁЃбЧжоЙњМвPPDЛМВЁТЪЮЊ3.5%ЁЋ63.3%ЁЃЮвЙњБЈЕРЕФPPDЛМВЁТЪЮЊ1.1ЃЅЁЋ52.1ЃЅЃЌЦНОљЮЊ14.7ЃЅЃЌгыФПЧАЙњМЪЩЯБШНЯЙЋШЯЕФPPD10%ЁЋ15%ЕФЛМВЁТЪЛљБОвЛжТЁЃ
ЁЁPPDЪзДЮЗЂзїКѓдМАыЪ§вдЩЯЛсдкЮДРДЕФ5ФъФкГіЯждйДЮЗЂзїЃЌга1/3ЕФЛМепЩѕжСдкЕк1ФъФкдйДЮЗЂзїЁЃЖјЧвЫцзХИДЗЂДЮЪ§ЕФдіЖрЃЌИДЗЂЗчЯевВдкМгДѓЁЃ
ЁЁЖўЁЂВњКѓвжгєеЯАЗЂЩњЕФЮЃЯевђЫи
ЁЁКИЧЩњЮяЁЂаФРэЁЂЩчЛсЕШЖрЗНУцЕФЮЃЯевђЫиЁЃЯрЙиадзюЧПЕФвђЫиЮЊМШЭљОЋЩёМВВЁЪЗЁЂбєадМвзхЪЗЁЂЩњЛюЪТМўЁЂЩчЛсжЇГжЃЛЯрЙиаджаЕШЕФвђЫиЮЊИіЬхаФРэвђЫиЁЂЛщвіЙиЯЕЃЛЯрЙиадНЯШѕЕФвђЫигаВњПЦвђЫиЁЂЩчЛсОМУзДПіЃЛМИКѕЮоЯрЙиадЕФвђЫигаЃКВњИОЕФФъСфЁЂЮФЛЏВуДЮЁЂШбЩяЕФДЮЪ§ЁЂгыХфХМЙиЯЕЕФЪБМфГЄЖЬЁЃ
ЁЁзюНќМИЯюзлЪібаОПЃЌжЄЪЕСЫЯТЧ№ФдДЙЬхЩіЩЯЯйЃЈHPAЃЉжсЕФЪЇЕїЖдФГаЉВњИОЗЂЩњPPDЦ№ЕНвЛИіживЊЕФзїгУЁЃВњКѓДЦЖўДММАдаЭЊЕФбИЫйГЗРыЪЧФГаЉвзИаВњИОЗЂЩњPPDКЭВњКѓаФаїВЛСМЕФдвђЁЃ
ЁЁШ§ЁЂВњКѓвжгєеЯАЕФЮЃКІ
ЁЁ1.ЖдВњИОЕФЮЃКІЃКPPDЛМепПЩвдГіЯжздЩЫЁЂздЩБааЮЊЃЛВЛРћгкВњИООЋСІЁЂЬхСІЛжИДЃЛдіМгВњИОРФгУвЉЮяЛђОЦОЋЕФЗчЯеЃЛЕМжТЙВЛМЕФЧћЬхВЁЛђВњКѓВЂЗЂжЂЖёЛЏЛђТ§адЛЏЁЃ
ЁЁЁЁ
ЁЁ2.ЖдКЂзгЕФЮЃКІЃКPPDЛМепПЩФмЖдКЂзгдьГЩЦїжЪадЮЃКІЁЂФИгЄСЌНгеЯАЃЛЕМжТКЂзгжЧСІЁЂЧщаїгыИіадЗЂг§еЯАЃЛдіМгЧрЩйФъЗЂЩњБЉСІааЮЊЕФЗчЯеЁЃ
ЁЁЁЁ
ЁЁЕкЖўВПЗж ВњКѓвжгєеЯАЕФСйДВБэЯж
ЁЁ
ЁЁвЛЁЂжївЊСйДВБэЯж
ЁЁЁЁ
ЁЁPPDЕФСйДВБэЯжИДдгЖрбљЃЌвьжЪадНЯДѓЃЌжївЊЗжЮЊКЫаФжЂзДШКЁЂаФРэжЂзДШККЭЧћЬхжЂзДШКШ§ИіЗНУцЁЃ
ЁЁЁЁ
ЁЁЃЈвЛЃЉКЫаФжЂзДШК
ЁЁЁЁ
ЁЁжївЊАќРЈШ§ИіжЂзДЃКЧщИаЕЭТфЁЂаЫШЄКЭгфПьИаЩЅЪЇЁЂЕМжТРЭРлИадіМгКЭЛюЖЏМѕЩйЕФОЋСІНЕЕЭЁЃетЪЧPPDЕФЙиМќжЂзДЃЌеяЖЯPPDЪБжСЩйгІАќРЈЩЯЪіШ§ИіжЂзДжаЕФСНИіЁЃ
ЁЁ1.ЧщИаЕЭТфЃКPPDЛМепИаОѕаФЧщбЙвжЃЌИпаЫВЛЦ№РДЃЌГЃЮодЕЮоЙЪЕиГЄЪБМфПоЦќЁЃЕфаЭВЁР§гаГПживЙЧсЕФНкТЩадИФБфЃЌМДЧщИаЕЭТфдкдчГПНЯЮЊбЯжиЃЌЯТЮчЛђЭэМфПЩгаЫљМѕЧсЁЃ
ЁЁЁЁ
ЁЁ2.аЫШЄКЭгфПьИаЩЅЪЇЃКPPDЛМепЖдвдЧАЗЧГЃИааЫШЄЕФЛюЖЏФбвдЬсЦ№аЫШЄЃЌвВЮоЗЈДгШеГЃЩњЛюМАЛюЖЏжаЛёЕУРжШЄЃЌЬхбщВЛЕНееПДгЄЖљЕФПьРжЁЃ
ЁЁЁЁ
ЁЁ3.ЕМжТРЭРлИадіМгКЭЛюЖЏМѕЩйЕФОЋСІНЕЕЭЃКPPDЛМепЛсгаВЛЭЌГЬЖШЕФЦЃЗІИаЃЌОѕЕУЛюЖЏРЇФбЃЌОЋСІЯТНЕЃЌЧвЭЈЙ§анЯЂЛђЫЏУпВЂВЛФмгааЇЕиЛжИДОЋСІЛђЬхСІЁЃ
ЁЁЁЁ
ЁЁЃЈЖўЃЉаФРэжЂзДШК
ЁЁЁЁ
ЁЁPPDЛЙАќКЌаэЖраФРэбЇжЂзДЃЌГЃМћЕФгаЃК
ЁЁ1.НЙТЧЃКPPDЛМепЕФНЙТЧжЂзДБШЗЂЩњдкЦфЫћЪБМфЖЮЕФMDDЛМепИќГЃМћЃЌЛЙОГЃЛсГіЯжбЯжиЕФНЙТЧЃЌЩѕжСЪЧОЊПжЗЂзїЁЃ
ЁЁ2.МЏжазЂвтКЭзЂвтЕФФмСІНЕЕЭЃКPPDЛМепЭљЭљФбвдМЏжазЂвтСІЃЌЬИЛАЪБзЂвтСІЯТНЕЃЌЖдЮЪЬтЕФЛиД№ЛКТ§ЃЌгаЪБашЪ§ЮЪвЛД№ЁЃ
ЁЁ3.здЮвЦРМлКЭздаХНЕЕЭЃКPPDЛМепздЮвЦРМлЯТНЕЃЌздИавЛЧаЖМВЛШчБ№ШЫЃЌЪВУДЖМВЛЛсЃЌШБЗІздаХЃЌЪТЧщВЛЫГРћЪБзмЪЧд№БИздМКЃЌВЂМгжиЖдздМКЕФИКадЦРМлЁЃ
ЁЁ4.здзяЙлФюКЭЮоМлжЕИаЃКPPDЛМепШЯЮЊздМКЖдВЛЦ№КЂзгЃЌЪЧМвЭЅЕФАќИЄЁЂЩчЛсЕФРлзИЃЌОѕЕУздМКвЛЮоЪЧДІЁЂКСЮоМлжЕПЩбдЃЌЩѕжСШЯЮЊздМКгазяЁЃ
ЁЁ
ЁЁ5.ШЯЮЊЧАЭОАЕЕБЏЙлЃКPPDЛМепШЯЮЊЧАЭОЪЧЛвАЕЕФЃЌПДВЛЕНЙтУїЃЌЖдздМКЕФНЋРДИаЕНБЏЙлОјЭћЁЃ
ЁЁ6.здЩБЛђЩЫгЄЕФЙлФюЛђааЮЊЃКВПЗжPPDЛМепЛсВњЩњздЩЫЁЂздЩБЙлФюЛђааЮЊЁЃгаЪБPPDЛМепЛсГіЯж ЁАРЉДѓадздЩБЁБЃЌМДдкЩБЫРБ№ШЫКѓдйздЩБЁЃЫљЩБЕФЖдЯѓЭљЭљЪЧздМКЕФгЄЖљЃЌЕМжТМЋбЯжиЕФКѓЙћЁЃДЫЭтЩЫгЄЕФЯыЗЈМАГЭЗЃгЄЖљааЮЊИќГЃМћЁЃашвЊв§Ц№ДѓМвЕФИпЖШОЏЬшЁЃ
ЁЁ7.ЧПЦШЙлФюЃКPPDЛМепГЃЛсГіЯжгаЩЫКІгЄЖљФкШнЕФЧПЦШЙлФюЃЌВњИОвђЕЃаФздМКЛсПижЦВЛзЁЩЫКІКЂзгЖјБмУтгыКЂзгНгДЅЁЃ
ЁЁ8.ОЋЩёВЁаджЂзДЃКжївЊЪЧжИЛУОѕЁЂЭ§ЯыЕШЁЃгаЪБЛЙЛсГіЯжИажЊзлКЯеЯАЃЌШЯЮЊКЂзгЕФаЮзДЁЂДѓаЁЁЂЩЋдѓЗЂЩњСЫИФБфЃЌЩѕжСЯёИіаЁЙжЮяЃЌвђЖјВњЩњЩЫКІгЄЖљЕФааЮЊЁЃ
ЁЁЃЈШ§ЃЉЧћЬхжЂзДШК
ЁЁЁЁ
ЁЁPPDЛМепКЯВЂЧћЬхжЂзДЕФИХТЪКмИпЃЌгаЪБЧћЬхжЂзДПЩФмГЩЮЊЛМепЕФЪзЗЂжЂзДЛђОЭеяжїЫпЁЃГЃМћЕФЧћЬхжЂзДгаЃК
ЁЁ1.ЫЏУпеЯАЃКвдШыЫЏРЇФбЁЂвзабзюЮЊЖрМћЃЌЖјвддчабзюОпгаЬиадЁЃ
ЁЁЁЁ
ЁЁ2.ЪГгћМАЬхжЪСПЯТНЕЃКЖрЪ§PPDЛМепБэЯжЮЊЪГгћЯТНЕЃЌНјЪГЩйЁЃВЂГЃАщгаЬхжЪСПЯТНЕЁЃ
ЁЁЁЁ
ЁЁ3.адгћЯТНЕЃКПЩвдЪЧадгћЕФМѕЭЫФЫжСЭъШЋЩЅЪЇЁЃгааЉЛМепУуЧПБЛЖЏЮЌГжгаадааЮЊЃЌЕЋЮоЗЈДгжаЬхбщЕНРжШЄЁЃ
ЁЁЁЁ
ЁЁ4.ЗЧЬивьадЕФЧћЬхжЂзДЃКГЃМћЕФжїЫпАќРЈЭЗЭДЁЂбќБГЭДЁЂЖёаФЁЂПкИЩЁЂБуУиЁЂЮИВПЩезЦИаЁЂГІЮИеЭЦјЕШЁЃPPDЛМепГЃГЃНЋЦфЙщвђЮЊЁАдТзгРяЪмСЙЃЌУЛгабјКУЃЌЕУСЫдТзгВЁЁБЁЃ
ЁЁЁЁ
ЁЁЖўЁЂ ашвЊечБ№ЕФжЂзД
ЁЁЁЁ
ЁЁВњИОдкОРњЗжУфКѓЃЌЭљЭљЛсГіЯжвЛаЉЩњРэадЕФЧћЬхМАОЋЩёЗНУцЕФИФБфЃЌДЫЪБШнвзгыPPDЕФЯрЙиСйДВБэЯжЛьЯ§ЃЌвђДЫвЊзЂвтечБ№ЁЃ
ЁЁ1.ЫЏУпеЯАЃКВњИОДѓЖрЪ§ЖМЛсДцдкЫЏУпЮЪЬтЃЌетжївЊЪЧгЩгкееЙЫЁЂЮЙбјгЄЖљЫљжТЁЃШчЙћгаШЫАяжњЦфееЙЫгЄЖљЃЌБмУтгЄЖљЕФГГФжЃЌе§ГЃВњИОдђПЩвдАВШЛШыЫЏЁЃШЛЖјPPDЛМепМДЪЙгаАВОВЕФЫЏУпЛЗОГЃЌВЛЪмгЄЖљИЩШХЃЌвРШЛВЛФме§ГЃЫЏУпЁЃ
ЁЁ2.ОЋСІЯТНЕЁЂЦЃЗІИаЃКВњИООРњЗжУфЃЌЛЙвЊееЙЫгЄЖљЃЌЭљЭљЛсГіЯжЩњРэадЕФОЋСІЯТНЕЁЂЦЃЗІИаЃЌЕЋетжжзДПіЛсЫцзХЪБМфЕФбгГЄЁЂГфЗжЕФанЯЂЖјКУзЊЁЃЕЋЪЧPPDЛМепМДЪЙВЛгУееЙЫгЄЖљЃЌШдШЛЛсИаЕНЦЃЗІЁЂОЋСІВЛзуЃЌЖјЧвЫцзХЪБМфЕФбгГЄЩѕжСПЩФмЛсМгжиЁЃ
ЁЁ3.зЂвтСІеЯАЁЂМЧвфСІЯТНЕЃККмЖрВњИОЖМЛсГіЯжзЂвтСІВЛМЏжаЁЂМЧвфСІЯТНЕЕФБэЯжЃЌЕЋГЬЖШвЛАуНЯЧсЃЌГжајЪБМфНЯЖЬднЁЃЕЋЪЧPPDЛМепЕФЭљЭљГЬЖШНЯжиЃЌЧвГжајЪБМфНЯГЄЁЃ
ЁЁЁЁ
ЁЁ4.ЪГгћИФБфЃКВњИОЗжУфКѓЃЌгШЦфЪЧЦЪЙЌВњЪѕКѓЃЌГЃЛсГіЯжЧћЬхВЛЪЪжЂзДЃЌЕЋЪЧPPDЛМепЖрБэЯжЮЊЪГгћЯТНЕЃЌМДЪЙжїЙлЩЯжЊЕРвЊЮЊКЂзгВИШщЃЌЯЃЭћздМКФмЖрГдвЛЕуЃЌЕЋШдШЛЪГВЛИЪЮЖЃЌФбвдЯТбЪЁЃ
ЁЁЁЁ
ЁЁ5.ЧћЬхжЂзДЃКВњИОЗжУфКѓЃЌГЃЛсГіЯжЧћЬхВЛЪЪжЂзДЃЌШєЮЊЦЪЙЌВњЁЂГіЯжВњКѓВЂЗЂжЂдђЛсИќГЃМћЃЌЕЋетжжЧћЬхВЛЪЪжЂзДЭљЭљВПЮЛУїШЗЃЌЫцзХВњКѓЛжИДвВЛсж№НЅКУзЊЁЃЕЋЪЧPPDЛМепЕФЧћЬхВЛЪЪЃЌЭљЭљВПЮЛВЛУїШЗЃЌЩѕжСаджЪвВВЛУїШЗЃЌгУЕБЧАЕФЧћЬхзДПіВЂВЛФмКмКУНтЪЭЃЌЖјЧвЫцзХВњИОЧћЬхзДПіЕФКУзЊЦфЧћЬхВЛЪЪжЂзДПЩФмВЂЮоУїЯдБфЛЏЁЃ
ЁЁЁЁ
ЁЁЕкШ§ВПЗж ВњКѓвжгєеЯАЕФеяЖЯМАМјБ№еяЖЯ
ЁЁЁЁ
ЁЁвЛЁЂеяЖЯЗНЗЈ
ЁЁЁЁ
ЁЁPPDжївЊЭЈЙ§бЏЮЪВЁЪЗЁЂОЋЩёМьВщЁЂЬхИёМьВщЁЂаФРэЦРЙРКЭЦфЫћИЈжњМьВщЃЌВЂвРОнеяЖЯБъзМзіГіеяЖЯЁЃPPDЕФеяЖЯжївЊНЈСЂдкЖджЂзДбЇЃЈКсЖЯУцЃЉгыВЁГЬЃЈзнЯђЃЉЕФЗжЮіжЎЩЯЃЌШБЗІПЭЙладЕФЧћЬхЁЂЪЕбщЪвЛђгАЯёбЇМьВщзїЮЊвРОнЁЃЦљНёЮЊжЙЃЌЩаЮоеыЖдPPDЕФЬивьадМьВщЯюФПЁЃ
ЁЁЁЁ
ЁЁГЃгУаФРэЦРЙРСПБэМђНщЃК
ЁЁ1.ЩИВщСПБэЃКзюГЃгУЕФЪЧАЎЖЁБЄдаВњЦквжгєСПБэЃЈEdinburghpostnatal depressions scale, EPDSЃЉЁЃЦфДЮгаВњКѓвжгєЩИВщСПБэЃЈPDSSЃЉЁЂвНдКНЙТЧвжгєСПБэЃЈHADSЃЉЕШЁЃ
ЁЁЃЈ1ЃЉEPDSМђНщЃКEPDSЪЧвЛИігааЇЕФPPDздЦРЩИбЁЙЄОпЃЌгк1987ФъгЩгЂЙњCoxЕШДДжЦЁЃИУСПБэЙВга10ИіЯюФПЃЌЗжБ№ЩцМАаФОГЁЂРжШЄЁЂздд№ЁЂНЙТЧЁЂПжОхЁЂЪЇУпЁЂгІИЖФмСІЁЂБЏЩЫЁЂПоЦќКЭздЩЫЕШЃЌЗж0ЃЈДгЮД)ЁЂl(ХМЖћ)ЁЂ2(ОГЃ)ЁЂ3ЃЈзмЪЧ)ЫФИіЕШМЖЃЌЕУЗжЗЖЮЇ0ЁЋ30ЗжЃЌ5 minМДПЩЭъГЩЁЃ
ЁЁЃЈ2ЃЉEPDSНчжЕЃКCoxНЋ13ЗжЭЦМіЮЊМЋгаПЩФмЛМPPDЕФНчжЕЃЌЖјЮРЩњБЃНЁШЫдБГЃЙцЪЙгУЪБПЩВЩгУ9ЗжзїЮЊНчжЕЁЃЕБЕУЗжЁн13ЪБЃЌдђИУВњИОашвЊНјвЛВНШЗеяЃЛШчЙћВњИОдкЕк10ИіЮЪЬтЛиД№ВЛЪЧ0ЃЌгаздЩБМАЦфЫћЦцЙжЕФЯыЗЈЛђЮоађааЮЊЃЌдђашвЊСЂПЬзЊеяЕНОЋЩёзЈПЦвНдКЁЃ
ЁЁЃЈ3ЃЉEPDSЪЙгУЃКДѓСПбаОПБэУїЃЌPPDЗЂЩњЕФЗхжЕДІгкВњКѓ1ИідТвдФкЃЌвђДЫЃЌEPDSЩИВщЕФзюМбЪБМфвВЮЊВњКѓ2ЁЋ6жмЁЃ
ЁЁ2.ЦфЫћГЃгУСПБэЃКШчБДПЫвжгєСПБэЃЈBDIЃЉЁЂвжгєздЦРСПБэЃЈSDSЃЉЁЂЛМепНЁПЕЮЪОэвжгєСПБэЃЈPHQ9ЃЉЁЂККУмЖћЖйвжгєСПБэЃЈHAMDЃЉКЭУЩИчТэРћвжгєСПБэЃЈMADRSЃЉЁЃ
ЁЁ
ЁЁЖўЁЂеяЖЯВНжш
ЁЁЁЁ
ЁЁСйДВЩЯЭЦМіЖдPPDЕФеяЖЯВЩгУСНВНЗЈЃЌЕквЛВНЮЊСПБэЩИВщЃЌПЩгЩОЙ§ЯрЙиХрбЕЕФЩчЧјМАВњПЦвНЛЄШЫдБЭъГЩЃЛЕкЖўВНВЩгУСйДВЖЈЪНМьВщЛђОЋЩёПЦЛсеяЃЌзіГіЗћКЯЯргІеяЖЯБъзМЕФСйДВеяЖЯЃЌгІгЩОЋЩёПЦвНЩњЭъГЩМћЭМ1ЁЃ
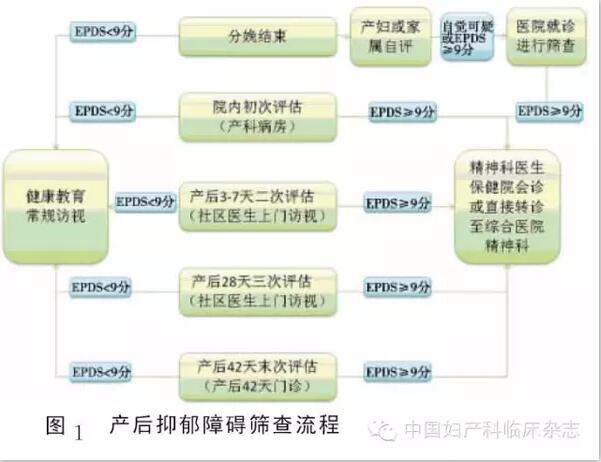
ЁЁЁЁ
ЁЁШ§ЁЂЗжРргыеяЖЯБъзМ
ЁЁЁЁ
ЁЁЙњФкЖдPPDЕФЗжРргыеяЖЯБъзМжївЊвРОнЕФЪЧICD10ЁАОЋЩёгыааЮЊеЯАЗжРрСйДВУшЪігыеяЖЯвЊЕуЁБМАУРЙњDSMIVжагаЙивжгєЗЂзїКЭИДЗЂадвжгєеЯАЕФЯрЙиФкШнКЭБрТыЁЃОпЬхПЩВЮМћЯрЙиВЮПМзЪСЯЁЃ
ЁЁ
ЁЁЫФЁЂМјБ№еяЖЯ
ЁЁ1.ВњКѓЧщаїВЛСМ:ВњКѓаФаїВЛСМЃЈbaby bluesЃЉЪЧвЛжжЖЬднадЕФЪЪгІВЛСМзДЬЌЃЌГЃдкВњКѓ7~10 dФкЗЂЩњЃЌЗЂЩњТЪДѓдМЮЊ26%ЁЋ85%ЃЌГжајЪБМфЖрЮЊМИЬьЃЌвЛАуВЛГЌЙ§10 dЁЃГЃМћжЂзДЮЊЧщаїВЛЮШЖЈЁЂвзПоЦќЁЂвзМЄЖЏЁЂБЏАЇЁЂНЙТЧЁЂзЂвтСІВЛМЏжаЁЂЪЇУпКЭЪГгћВЛеёЁЃВњКѓаФаїВЛСМгаздЯоадЃЌЖдВњИОЕФЩчЛсЙІФмгАЯьВЛДѓЃЌЭЈГЃВЂВЛашвЊЬиЪтИЩдЄЃЌЕЋаФРэжЮСЦЪЧгавцЕФЁЃ
ЁЁ2.МЬЗЂадвжгєеЯА:ФдЦїжЪадМВВЁЁЂЧћЬхМВВЁЁЂФГаЉвЉЮяКЭОЋЩёЛюадЮяжЪЕШОљПЩв§Ц№вжгєЧщаїЃЌБЛГЦЮЊМЬЗЂадвжгєеЯАЁЃгыPPDЕФМјБ№вЊЕуЃКЂй ЧАепгаУїШЗЕФЦїжЪадМВВЁЁЂФГаЉвЉЮяЛђОЋЩёЛюадЮяжЪгІгУЪЗЃЌЬхИёМьВщгабєадЬхеїЃЌЪЕбщЪвМАЮяРэМьВщгаЯргІжИБъИФБфЃЛЂкЧАепПЩГіЯжвтЪЖеЯАЁЂМЧвфеЯАМАжЧФмеЯАЃЌКѓепвЛАудђЮоЃЛЂл ЧАепЕФжЂзДЫцдЗЂМВВЁВЁЧщЕФЯргІКУзЊЖјКУзЊЃЛЂм ЧАепМШЭљЮовжгєеЯАЕФЗЂзїЪЗЃЌЖјКѓепПЩгаРрЫЦЕФЗЂзїЪЗЁЃ
ЁЁЁЁ
ЁЁ3.ЫЋЯрЧщИаеЯА:ЛМепГЃБэЯжЮЊаЫЗмЃЌЛАЖрЃЌбдгяПфДѓЃЌЛюЖЏЖрЃЌФбвдАВОВЃЌОЋСІЭњЪЂЃЌаЫИпВЩСвЃЌвзМЄШЧЃЌааЮЊТГУЇЃЌЫЏУпашЧѓМѕЩйЕШЃЌЦфБэЯжгыPPDЛМепЯрЗДЁЃбаОПЗЂЯжЃЌЪзДЮвжгєЗЂзїЗЂЩњдкВњКѓЕФХЎадЛМепЃЌга15%ЁЋ50%ЕФПЩФмадЮЊЫЋЯрЧщИаеЯАЁЃ
ЁЁЁЁ
ЁЁ4.ДДЩЫКѓгІМЄеЯА:ДДЩЫКѓгІМЄеЯАГЃАщгавжгєЧщаїЁЃгывжгєеЯАЕФМјБ№вЊЕуЪЧЃКЂйЧАепЗЂВЁБиаыДцдкбЯжиЕФЁЂджФбадЕФДДЩЫадЪТМўЃЌШчаТЩњЖљиВелЁЂбЯжиЛћаЮЛђЦфЫћЬьджШЫЛіЃЛЖјКѓепПЩвдУЛгаШЮКЮгевђЃЌЛђжЛгавЛАуадЕФЩњЛюЪТМўЃЛЂк ЧАепЖдДДЩЫадЪТМўГЃгаЗДИДЕФДГШыадЛивфЃЌОЏОѕаддіИпЃЌЖјКѓепЭЈГЃУЛгаДЫРрБэЯжЁЃ
ЁЁЁЁ
ЁЁ5.ЩёОЫЅШѕ:ЧсЖШвжгєГЃгаЭЗдЮЁЂЭЗЭДЁЂЮоСІКЭЪЇУпЕШжїЫпЃЌвзЮѓеяЮЊЩёОЫЅШѕЁЃЩёОЫЅШѕЕФКЫаФжЂзДЮЊвзаЫЗмКЭвзЦЃРЭЃЌЧщИавдНЙТЧЮЊжїЃЌВЛЪЧЧщИаЕЭТфЃЌзджЊСІСМКУЃЌжЂзДВЈЖЏадДѓЃЌЧѓжЮаФЧаЃЌВЁЧАЭљЭљгаУїЯдв§Ц№ДѓФдЛюЖЏЙ§ЖШНєеХЕШОЋЩёвђЫиЁЃ
ЁЁЁЁ
ЁЁЕкЫФВПЗж ВњКѓвжгєеЯАЕФжЮСЦ
ЁЁЁЁ
ЁЁФПЧАЕФбаОПжЄОнЯдЪОЃЌPPDЛМепШєВЛжЮСЦПЩФмЛсЖдВњИОМАгЄЖљВњЩњбЯжиЕФГЄЦкВЛСМгАЯьЃЌЖјНгЪмжЮСЦдђЛсИФБфетжжНсЙћЃЌвђДЫЖдPPDЛМепЕФжЮСЦЪЧБЛЧПСвЭЦМіЕФЁЃ
ЁЁЁЁ
ЁЁвЛЁЂжЮСЦддђ
ЁЁ1.злКЯжЮСЦддђЃКЕБЧАжЮСЦPPDЕФШ§жжжївЊЗНЗЈЪЧвЉЮяжЮСЦЁЂаФРэжЮСЦКЭЮяРэжЮСЦЁЃвбгажкЖрЕФбжЄвНбЇжЄОнЯдЪОЃЌзлКЯжЮСЦЕФаЇЙћгХгкЕЅвЛЕФШЮКЮвЛжжжЮСЦЁЃ
ЁЁ2.ШЋВЁГЬжЮСЦддђЃКPPDЮЊИпИДЗЂадМВВЁЃЌФПЧАГЋЕМШЋВЁГЬжЮСЦЁЃЗжЮЊЃКМБадЦкЃЈЭЦМі6ЁЋ8жмЃЉЁЂЙЎЙЬЦкЃЈжСЩй4ЁЋ6ИідТЃЉКЭЮЌГжЦкЃЈЪзДЮЗЂзї6ЁЋ8ИідТЃЌ2ДЮЗЂзїжСЩй2ЁЋ3ФъЃЌЗЂзї3ДЮМАвдЩЯдђашвЊГЄЦкЮЌГжжЮСЦЃЉШ§ЦкЁЃ
ЁЁ3.ЗжМЖжЮСЦддђЃКЧсЖШвжгєЗЂзїПЩвдЪзбЁЕЅвЛаФРэжЮСЦЃЌЕЋВњИОБиаыБЛМрВтКЭЗДИДЦРЙРЃЌШчЙћжЂзДЮоИФЩЦЃЌОЭБиаывЊПМТЧвЉЮяжЮСЦЃЛжаЖШвдЩЯЕФвжгєЗЂзїгІИУНјаавЉЮяжЮСЦЛђвЉЮяСЊКЯаФРэжЮСЦЃЌВЂНЈвщЧыОЋЩёПЦЛсеяЃЛШєЮЊжиЖШвжгєЗЂзїВЂАщгаОЋЩёВЁаджЂзДЁЂЩњЛюВЛФмздРэЛђГіЯжздЩБМАЩЫКІгЄЖљЕФЯыЗЈМАааЮЊЪБЃЌЮёБизЊеяжСОЋЩёзЈПЦвНдКЁЃ
ЁЁ4.МсГжвдВњИОАВШЋЮЊЧАЬсддђЃКЖдPPDЛМепЃЌЪзЯШгІИУПМТЧЕФЪЧВњИОЕФАВШЋЁЃШчЙћжЂзДбЯжиЛђЗЧвЉЮяжЮСЦЮоаЇЃЌгІСЂМДНјаавЉЮяжЮСЦЁЃ
ЁЁ5.БЃжЄгЄЖљАВШЋддђЃКЦљНёЮЊжЙЃЌУРЙњFDAКЭЮвЙњCFDAОљЮДе§ЪНХњзМШЮКЮвЛжжОЋЩёвЉЮяПЩвдгУгкВИШщЦкЁЃЫљгаЕФОЋЩёПЦвЉЮяОљЛсЩјШыШщжЃЌгЄЖљЭЈЙ§ФИШщНгДЅвЉЮяКѓЖдЗЂг§ЕФдЖЦкгАЯьЩаВЛЧхГўЁЃвђДЫддђЩЯОЁСПБмУтдкВИШщЦкгУвЉЃЌШєБиаыдкВИШщЦкгУвЉЃЌгІВЩШЁзюаЁгааЇМССПЃЌвдЪЙгЄЖљНгДЅЕФвЉСПзюаЁЃЌЖјЧвМгСПЕФЫйЖШвЊТ§ЁЃЙФРјФИШщЮЙбјЃЌвдБуЬсИпаТЩњЖљЕФУтвпФмСІЁЃ
ЁЁЖўЁЂвЉЮяжЮСЦ
ЁЁPPDВњИОШєМсГжФИШщЮЙбјЃЌдкЪЙгУвЉЮяжЮСЦЧАашвЊНјааШЋУцЕФИіЬхЛЏЕФЛёвцМАЗчЯеЦРЙРЁЃЫфШЛУЛгабаОПЯдЪОПЙвжгєМСЖдЬЅЖљЛђаТЩњЖљЕФАВШЋМССПКЭЪЙгУЦкЯоЃЌЕЋВИШщЦкЪЙгУПЙвжгєМСЪЙКЂзгБЉТЖгквЉЮяЕФЮЃЯеОјЖдЕЭгкзгЙЌЕФвЉЮяБЉТЖЁЃ
ЁЁ1.ПЙвжгєвЉЮя:ПЙвжгєвЉжжРрЗБЖрЃЌвдЯТЪЧФПЧАЙњФкЭтГЃгУЕФМИРрПЙвжгєвЉЁЃ
ЁЁЁЁ
ЁЁЃЈ1ЃЉбЁдёад5єЧЩЋАЗдйЩуШЁвжжЦМСЃЈSSRIsЃЉЃКSSRIsЪЧPPDЛМепЕФвЛЯпжЮСЦвЉЮяЁЃжївЊАќРЈЗњЮїЭЁЁЂХСТоЮїЭЁЁЂЩсЧњСжЁЂЗњЗќЩГУїЁЂЮїЬЊЦеРМКЭАЌЫОЮїЬЊЦеРМ6жжЁЃЖдгкВИШщЦкИОХЎЃЌЖрЪєгкЩїгУЁЃжкЖрбаОПЗЂЯжЃЌЩсЧњСжЖдБЛВИШщгЄЖљМЋЩйДцдкВЛРћгАЯьЃЌАВШЋадНЯИпЃЌЕЋЩаШБЗІдЖЦкгАЯьзЪСЯЕФбаОПНсЙћЁЃ
ЁЁЁЁ
ЁЁЃЈ2ЃЉЦфЫќПЙвжгєвЉЃКГ§Ш§ЛЗРрПЙвжгєвЉЃЈTCAsЃЉМАбЁдёад5єЧЩЋАЗМАШЅМзЩіЩЯЯйЫидйЩуШЁвжжЦМСЃЈSNRIsЃЉЮФРЗЈаСЪєЩїгУЭтЃЌЦфЫћвЉЮяФПЧАЕФбаОПзЪСЯВЛзуЃЌВЛНЈвщЗўгУЁЃ
ЁЁЁЁ
ЁЁФПЧАЩаЮожЄОнБэУїФФжжПЙвжгєвЉЖдPPDИќгааЇЁЃбЁвЉЕФжївЊвРОнЮЊМШЭљгУвЉЪЗМАФЭЪмадЁЃ
ЁЁЁЁ
ЁЁ2.ЦфЫћвЉЮяЃКШчПЙНЙТЧвЉКЭеђОВДпУпвЉЮяЁЂПЙОЋЩёВЁвЉЁЂЧщИаЮШЖЈМСЁЂДЦМЄЫиЕШЁЃ
ЁЁЁЁ
ЁЁвЛАуРДЫЕЃЌPPDЛМепШєашвЊПЙОЋЩёВЁвЉЛђЧщИаЮШЖЈМСжЮСЦЃЌЭљЭљЬсЪОЫ§УЧЕФВЁЧщНЯжиЃЌКмФбЮЌГжЖдгЄЖљЕФе§ГЃВИШщЃЌвђЖјВЛЭЦМіДЫРрВњИОНјааФИШщЮЙбјЁЃ
ЁЁЁЁ
ЁЁШ§ЁЂаФРэжЮСЦ
ЁЁЁЁ
ЁЁвбгаЕФжЄОнЯдЪОЃЌЖдгкФГаЉPPDЛМепЃЌаФРэжЮСЦПЩзїЮЊЪзбЁжЮСЦЃЌЖјЧвЭЦМіаФРэжЮСЦдкШЮКЮПЩФмЕФЪБКђЖМвЊГЩЮЊPPDЛМепжЮСЦЗНАИЕФвЛВПЗжЁЃ
ЁЁЁЁ
ЁЁСЦаЇзюПЯЖЈЕФаФРэжЮСЦЗНЗЈЮЊШЫМЪаФРэжЮСЦЃЈIPTЃЉМАШЯжЊааЮЊжЮСЦЃЈCBTЃЉЁЃ
ЁЁЁЁ
ЁЁЫФЁЂЮяРэСЦЗЈМАЦфЫћСЦЗЈ
ЁЁ1.ЮяРэСЦЗЈ:зюГЃгУЕФЮяРэСЦЗЈЮЊИФСМЕчОЗТЮжЮСЦЃЈMECTЃЉМАжиИДОТДХДЬМЄЃЈrTMSЃЉЁЃДѓСПЕФСйДВжЄОнжЄЪЕЃЌMECTЕФгааЇТЪПЩИпДя70ЃЅЁЋ90ЃЅЁЃдкФГаЉPPDЛМепЃЌШчОпгаЧПСвздЩБМАЩЫКІгЄЖљЧуЯђЪБПЩзїЮЊЪзбЁжЮСЦЁЃ
ЁЁ2.ЦфЫћСЦЗЈ:ЦфЫћШчдЫЖЏСЦЗЈЁЂЙтСЦЁЂвєРжжЮСЦЁЂвћЪГСЦЗЈЕШвВБЛгУРДИЈжњPPDЕФжЮСЦЁЃгывЉЮяМАаФРэжЮСЦЯрБШЃЌетаЉжЮСЦЕФПЩааадМАПЩМАадИќКУЁЃ
ЁЁЁЁ
ЁЁЮхЁЂВњКѓЗУЪг
ЁЁЁЁ
ЁЁВњКѓЗУЪгЕФЙЄзїФкШнЙщФЩгааФРэзЩбЏЁЂгЊбјжИЕМЁЂЮРЩњжИЕМЁЂНЁПЕаћНЬЁЂФИШщЮЙбјММЪѕЕШЁЃВњКѓЗУЪгвЛАуАВХХдкВњКѓ1ЁЋ10 dФкНјааЃЌОпЬхФкШнЮЊ:
ЁЁ1.ФИЧзКЭгЄЖљЕФВщЬхЃЌШчзгЙЌЪеЫѕЁЂЖёТЖКЭШщЗПЧщПіЃЌгЄЖљЗДгІЁЂаФЗЮЧщПіЁЂЛЦ№уЧщПіЕШЁЃ
ЁЁ2.ЦРЙРВњИОКЭгЄЖљЕФаФРэзДПіМАМвЭЅЛЗОГЬѕМўЃЌСаГіДцдкКЭПЩФмДцдкЕФЮЪЬтЁЃ
ЁЁЁЁ
ЁЁ3.НЁПЕНЬг§КЭММЪѕжИЕМЃЌЬсЙЉФИШщЮЙбјЁЂаТЩњЖљИЇДЅЁЂЯДдшЕШЗўЮёЁЃЭЈЙ§вдЩЯЙЄзїЃЌМѕЩйВњИОвђВњКѓжЊЪЖЁЂММФмибЗІЖјв§Ц№ЕФНЙТЧгывжгєЃЌдіМгЦфДІРэЯжЪЕЮЪЬтЕФФмСІЁЃ
ЁЁЁЁ
ЁЁСљЁЂНЁПЕНЬг§
ЁЁЁЁ
ЁЁНЁПЕНЬг§ЖдгкPPDЕФдЄЗРЁЂЪЖБ№ЁЂзЊеяМАИЩдЄЕШЗНУцвВЗЧГЃживЊЃЌПЩвдВЩШЁНВзљЁЂЮФзжЁЂЕчЪгЁЂЭјТчЕШЖржжЗНЗЈМАаЮЪНЖдДѓжкЁЂВњИОМАЦфМвЪєЁЂЗЧОЋЩёПЦвНЛЄШЫдБНјааPPDЯрЙижЊЪЖЕФаћДЋгыНЬг§ЁЃ
ЁЁЁЁ
ЁЁОпЬхеяСЦСїГЬПЩВЮМћЭМ2ЁЃ
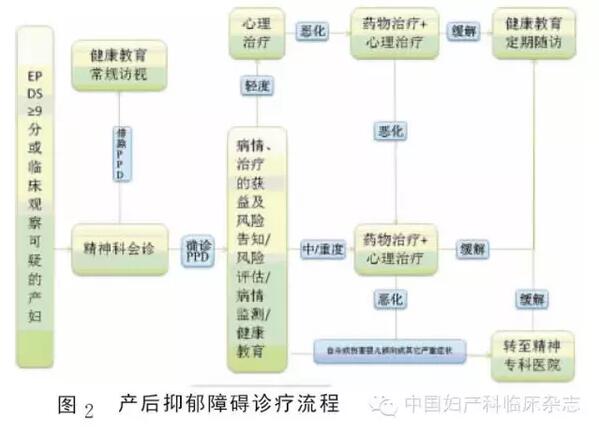
ЁЁЁЁ
ЁЁЕкЮхВПЗж ВњКѓвжгєеЯАЕФЙмРэ
ЁЁЁЁ
ЁЁПЊеЙПЦбЇЕФЗжМЖЙмРэЃЌАќРЈздЮвЙмРэЁЂМвЭЅЙмРэЁЂЩчЧјЙмРэЁЂвНдКЙмРэЃЌЪЧФПЧАЗРжЙPPDЗЂЩњгыИДЗЂБШНЯКУЕФЗНЗЈЁЃЖдPPDЕФЗРжЮЙЄзїЛЙШдШЛДІгкЬНЫїНзЖЮЃЌЩаЮоГЩЪьЕФЯЕЭГЙмРэФЃЪНЁЃОпЬхПЩВЮМћЭМ3ЁЃ

ЁЁЁЁ
ЁЁжТаЛЃКИааЛЮРМЦЮЏИОХЎНЁПЕЗўЮёЫОЫЮРђВЉЪПКЭWHOОЋЩёВЁбЇзЈМвЭєЯђЖЋВЉЪПЁЂИОгзвНбЇзЈМвЮТДКУЗВЉЪПЁЂББОЉДѓбЇШЫУёвНдКИОВњПЦЮКРіЛнНЬЪкдкжИФЯБраДЙ§ГЬжаИјгшЕФжИЕМЃЁ
ЁЁЁЁ
ЁЁВЮПМЮФЯзЃЈТдЃЉ
ЁЁЁЁ
ЁЁdoi:10.13390/j.issn.16721861.2014.06.034
ЁЁЁЁ
ЁЁзїепЕЅЮЛЃК100044ЪзЖМвНПЦДѓбЇИНЪєББОЉИОВњвНдК(ЖЁЛдЃЉЃЛББОЉЛиСњЙлвНдК ЃЈГТСжЁЂлЁЯўРМЃЉ
ЙигкЮвУЧЉЎ АцШЈЩљУїЉЎ вЕЮёКЯзїЉЎ СЊЯЕЗНЪНЉЎ ГЯЦИгЂВХЉЎ ЭјеОЕиЭМЉЎ АяжњжааФ
Copyright  2020 www.cowhc.com.cn. All Rights Reserved. жАвЕХЎадНЁПЕЭј АцШЈЫљга ОЉICPБИ15060573КХ-21
2020 www.cowhc.com.cn. All Rights Reserved. жАвЕХЎадНЁПЕЭј АцШЈЫљга ОЉICPБИ15060573КХ-21
жАвЕХЎадНЁПЕЭјЫљПЏдижЎФкШнНігУгкбЇЪѕНЛСїФПЕФЁЃФњДгжАвЕХЎадНЁПЕЭјЛёШЁЕФаХЯЂВЛЕУжБНггУгкеяЖЯЁЂжЮСЦМВВЁМАФњЕФНЁПЕЮЪЬтЁЃ
БОеОЫљгаЮФеТАцШЈЙщдзїепЫљгаЃЌзЊдиНіЮЊДЋВЅаХЯЂДйНјвНбЇЪТвЕЗЂеЙЃЌШчЙћЮвУЧЕФааЮЊЧжЗИСЫФњЕФШЈвцЃЌЧыМАЪБгыЮвУЧСЊЯЕЃЌЮвУЧНЋЭзЩЦДІРэИУВПЗжФкШнЁЃ